Крапивница: информация для специалистов
ВАЖНО! Данная информация предназначена для специалистов в области здравоохранения
Крапивница. Актуальные данные.

В соответствии с современными представлениями крапивница является группой заболеваний, характеризующихся развитием зудящих волдырей и/или ангиоотеков. Ведущая роль в патогенезе крапивницы принадлежит тучным клеткам. Дегрануляция тучных клеток с высвобождением вазоактивных и провоспалительных медиаторов (гистамин, серотонин, фактор, активирующий тромбоциты) считается начальным этапом в развитии кожных изменений, таких как стимуляция сенсорных нервов, расширение сосудов и экстравазация. В процесс также вовлекаются базофилы, эозинофилы и Т-клетки, что в совокупности приводит к появлению волдырей, зуда и ангиоотека. Гистологически волдыри характеризуются отеком верхней и средней части дермы, расширением и повышенной проницаемостью посткапиллярных венул, а также лимфатических сосудов верхней дермы, что приводит к попаданию сыворотки в ткани. Волдырь у больных крапивницей имеет 3 типичных признака: центральный отек, который может быть разной величины, почти всегда окруженный рефлекторной эритемой; сопровождается зудом и иногда ощущением жжения; исчезает бесследно в интервал времени от 30 минут до 24 часов. При ангионевротическом отеке аналогичные изменения возникают преимущественно в нижних отделах дермы и подкожной клетчатке. Ангионевротический отек у больных крапивницей представляет собой внезапный, выраженный эритематозный или цвета окружающей кожи отек, который иногда может сопровождаться болевыми ощущениями, а не зудом. Отек разрешается дольше волдыря — до 72 часов.
Крапивницу классифицируют по продолжительности течения на острую и хроническую, по типам на индуцируемую и спонтанную.
Острая крапивница в 95% случаев самостоятельно купируется в течение 2 недель и достаточно эффективно лечится антигистаминными препаратами. Протекание некоторых вирусных, реже бактериальных инфекций может сопровождаться острой крапивницей. Согласно последним данным обследование при острой крапивнице должно проводиться только в случае наличия анамнестических сведений, указывающих на связь проявлений с I типом аллергических реакций, например, пищевая сенсибилизация или гиперчувствительность к НПВС. В этом случае аллергообследование, с последующим информированием и обучением пациентов, может быть полезно для исключения повторного воздействия причинного фактора.
Хронической считается крапивница продолжительностью 6 недель и более. В структуре хронической крапивницы выделяют индуцируемый и спонтанный типы. К индуцируемой крапивнице относятся: дермографическая крапивница, холодовая контактная, тепловая контактная, замедленная крапивница от давления, солнечная, холинергическая, аквагенная крапивница и вибрационный ангиоотек. Согласно международным клиническим рекомендациям для оценки активности индуцированной крапивницы рекомендуется применять тесты с измерением порога чувствительности, а для оценки контроля заболевания – опросник UCT (urticaria control test).
К хронической спонтанной крапивнице (ХСК) относятся состояния, характеризующиеся появлением зудящих волдырей, возникающих без воздействия внешних стимулов – спонтанно. Среди причин, вызывающих возникновение ХСК известны псевдоаллергические реакции на пищу и лекарственные средства, острые и хронические инфекции, в том числе Helicobacter pylori.
Хроническая спонтанная крапивница все чаще рассматривается как аутоиммунное/аутореактивное заболевание. В 1993 году английский дерматолог M. Greaves впервые дал описание хронической аутоиммунной крапивницы. Рост распространенности ХСК объясняется ростом аутоиммунных заболеваний в целом. Проведенные за последние десятилетия исследования в области патогенеза ХСК дали основания выделить 2 эндотипа аутоиммунной крапивницы: аутоиммунная (аутоаллергическая) ХСК I типа, обусловленная наличием ауто-IgE антител к аутоантигенам, преимущественно к ТПО, ДНК, ИЛ-24; и аутоиммунная ХСК типа IIb, которая характеризуется наличием ауто-IgG антител против высокоафинного IgE-рецептора FcƐRI и ауто-IgG против IgE. Для оценки контроля заболевания рекомендовано использовать опросник UAS7.
В настоящее время единственными общедоступными методами для выявления аутоантител к IgE или аутоантител к FcƐR1 являются кожный тест с аутологичной сывороткой (ASST) и тест активации базофилов сывороткой больного крапивницей (BATs). ASST — это неспецифический скрининг-тест, который помогает оценить наличие в сыворотке крови гистамин-рилизинг факторов любого типа, а не только гистамин-рилизинг аутоантител, поэтому он используется для первого этапа диагностики аутоиммунной крапивницы. BATs определяет высвобождение гистамина или активацию маркеров базофилов донора в ответ на стимуляцию сывороткой крови пациентов с ХСК. Этот тест применяется для второго этапа диагностики аутоиммунной крапивницы, а также может помочь оценить активность заболевания у пациентов с крапивницей. Кроме того, BATs используется в качестве маркера чувствительности к циклоспорину А или омализумабу.
Крапивницу следует отличать от других заболеваний, которые могут сопровождаться возникновением волдырей и/или ангиоотеков — анафилаксия, индуцируемая физической нагрузкой, аутовоспалительные синдромы, уртикарный васкулит, криопирин–ассоциированные периодические синдромы, брадикинин-опосредованные отеки, в том числе наследственный ангионевротический отек (НАО), мастоцитоз (пигментная крапивница), синдом Шницлера, синдром Глейча. Эти состояния не относятся к крапивнице, требуют иных диагностических алгоритмов, волыдри в данном случае являются одним из симптомов.
Лечение хронической крапивницы может включать в себя эрадикацию инфекций, диету с исключением/ограничением гистаминсодержащих и гистаминлиберирующих продуктов, исключение физических стимулов, исключение физического и эмоционального стресса, выработку толерантности (применимо для холинергической, солнечной и холодовой крапивницы), плазмаферез.
Медикаментозная терапия на сегодняшний день представляет собой следующий алгоритм (таб.1):
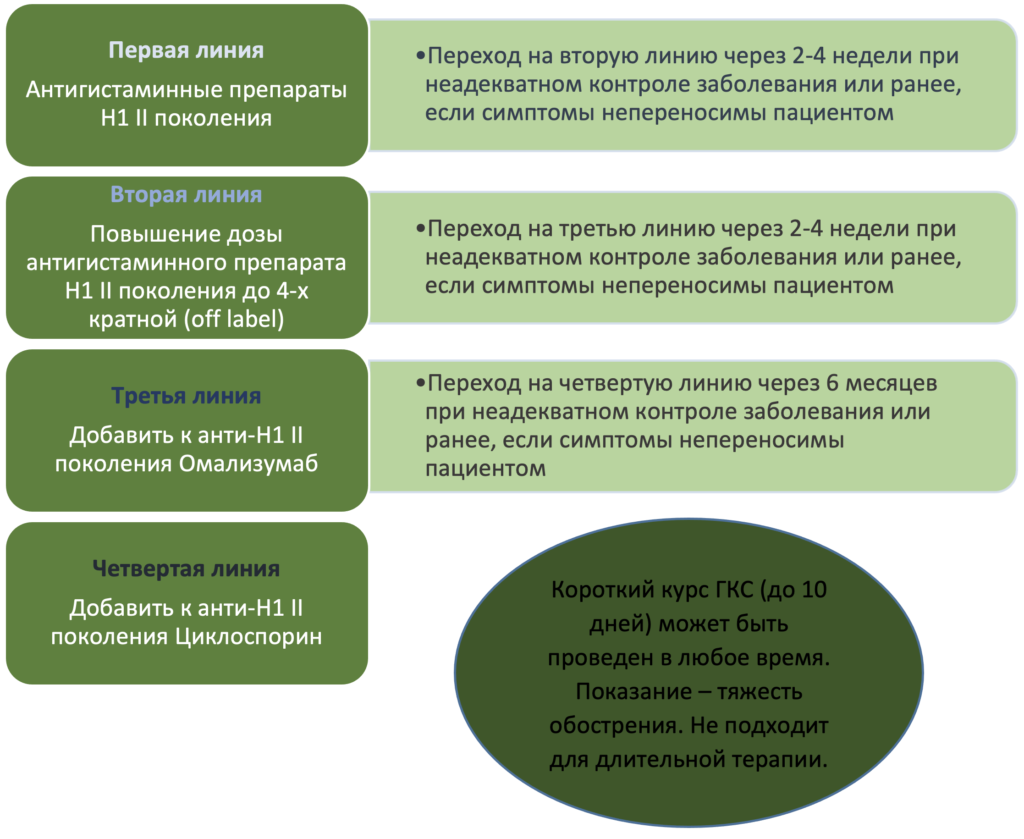
В педиатрической практике подбор антигистаминного препарата (поколение, доза) производится в зависимости от возраста пациента. Необходимо учитывать, что антигистаминные препараты первого поколения имеют более низкий профиль безопасности в сравнении с препаратами второго поколения. Группа экспертов EAACI/GA²LEN/EDF/WAO ¹ настоятельно рекомендует отказаться от применения антигистаминных препаратов I поколения у детей. Повышение дозы антигистаминного препарата должно проводиться с поправкой на вес и возраст, с обязательным оформлением ИС законного представителя. Омализумаб может применятся у детей в возрасте 12 лет и старше.
Применение антигистаминных препаратов у беременной женщины целесообразно в случае, если ожидаемая польза для матери превышает потенциальные риски для плода. Особенно тщательно стоит подходить к вопросу назначения системного лечения первом триместре беременности. С другой стороны, беременная женщина имеет право на лучшую терапию из всех возможных. Безопасность лечения антигистаминными препаратами беременных женщин больных крапивницей не изучалась. Но так же не изучались и возможные отрицательные эффекты влияния повышенного содержания гистамина при беременности у больных крапивницей. На сегодняшний день не поступало сообщений о врожденных дефектах, возникших у женщин, принимающих антигистаминные препараты II поколения. В грудном молоке все антигистаминные средства выделяются в низких концентрациях. Таким образом, рекомендуется избегать антигистаминных препаратов I поколения из-за их седативного воздействия на грудных детей. Омализумаб не применяется при грудном вскармливании, а возможность его применения у беременных должна устанавливаться индивидуально. В экспериментальных исследованиях не было выявлено прямого или непрямого отрицательного влияния омализумаба на течение беременности, развитие эмбриона и плода, течение родов и развитие новорожденных.
¹ — EAACI/GA²LEN/EDF/WAO – Европейская академия аллергологии и клинической иммунологии/Глобальная Европейская сеть по астме и аллергии/Европейское сообщество дерматологов/Всемирная ассоциация по аллергии
Литература:
Крапивница. Федеральные клинические рекомендации. /под ред. Р.М. Хаитова, Н.И. Ильиной // Аллергология и клиническая иммунология. Клинические рекомендации. – М. : ГЭОТАР-Медиа, 2019. – С.217-224.
Крапивница. Клинические рекомендации. – М.: РААКИ, РОДВК, СПР. 2019
Л.А. Горячкина, Е.Ю. Борзова. Крапивница и ангиоотек Квинке / под ред. Л.А. Горячкиной, К.П. Кашкина // Клиническая аллергология и иммунология. – М. : Миклош, 2009. – С. 222-262
Maurer M, Eyerich K, Eyerich S, et al. Urticaria: Collegium Internationale Allergologicum (CIA) Update 2020. Int Arch Allergy Immunol. 2020;181(5):321-333
Zuberbier T, Aberer W, Asero R,et al. Endorsed by the following societies: AAAAI, AAD, AAIITO, ACAAI, AEDV, APAAACI, ASBAI, ASCIA, BAD, BSACI, CDA, CMICA, CSACI, DDG, DDS, DGAKI, DSA, DST, EAACI, EIAS, EDF, EMBRN, ESCD, GA²LEN, IAACI, IADVL, JDA, NVvA, MSAI, OGDV, PSA, RAACI, SBD, SFD, SGAI, SGDV, SIAAIC, SIDeMaST, SPDV, TSD, UNBB, UNEV and WAO. The EAACI/GA²LEN/EDF/WAO guideline for the definition, classification, diagnosis and management of urticaria. Allergy. 2018;73:1393-1414.
Carsten Bindslev-Jensen. Urticaria. // Global Atlas of Allergy. 2014; 206-208
Врач-аллерголог высшей категории Кривская С.А.

