Клеточные технологии в стоматологии
ВАЖНО! Данная информация предназначена для специалистов в области здравоохранения
Биотехнологический центр
Пульпа зуба — это рыхлая соединительная ткань, в состав которой входят кровеносные сосуды и нервные окончания, а также множество специализированных клеток, выполняющих различные функции, жизненно важные для зуба. Волокна пульпы, образованы эластином и коллагеном. Периодонтальная связка также представляет собой соединительную ткань, содержащую коллагеновые волокна. Периодонтальная или зубная связка удерживает зуб и одновременно обеспечивает его подвижность и равномерное распределение нагрузки. В составе клеточного компонента этих тканей, пульпы и периодонтальных связок обнаружены стволовые клетки. Сходные клетки обнаружены также в ткани зубного фолликула, апикальной массы, небной и альвеолярной слизистой, области вокруг имплантов. В совокупности их объединяют под названием стволовые клетки ротовой полости (СКРП). Эти клетки схожи между собой, хотя и обладают рядом отличий, обуславливающих различные аспекты их применения в клинике.
Стволовые клетки ротовой полости необычны, поскольку являются так называемыми экто-мезенхимными клетками. Изначально они закладываются в складках нервного гребня, то есть являются эктодермальными. Однако позже, при образовании нервной трубки, они совершают эктомезенхимный переход эмбрионального типа и приобретают фенотип мезенхимных клеток (т.е. специфический набор поверхностных маркёров, способность к амебоидному движению, миграции, распластыванию). Во взрослом организме количество таких клеток максимально в краниальном отделе, хотя небольшие количества выявлены даже костном мозге подвздошной кости. Из доступных тканей удобнее всего их оказалось выделять из тканей ротовой полости. Эти ткани обычно доступны при оказании стоматологической и хирургической помощи (удаление зуба, ортодонтические операции, челюстно- лицевые хирургические операции).
Обзор клинических исследований с применением СКРП
Yamada, Y., Nakamura-Yamada, S., Konoki, R. et al. Promising advances in clinical trials of dental tissue-derived cell-based regenerative medicine. Stem Cell Res Ther 11, 175 (2020). https://doi.org/10.1186/s13287-020-01683-x
Изначальное эктодермальное происхождение обуславливает бОльшую их пластичность по сравнению с истинно мезенхимными стромальными клетками — они участвуют в формировании в эмбриогенезе всех тканей и органов краниального отдела эмбриона (кости и мягкие ткани черепа, зубные зачатки, скелетная мускулатура лицевого отдела, ткани роговицы и хрусталика, нейроны и клетки Шванна и т.д.). Эти клетки достаточно легко индуцируются к дифференцировке в нейрональном направлении в отличие от мезенхимных клеток. Кроме этого, СКРП отличаются высоким уровнем синтеза нейротрофных факторов. Эти особенности обуславливают большой интерес к ним с точки зрения применения этих клеток при повреждениях периферических нервов, в частности лицевого нерва. Предложены новые технологии. Например, накладывание пленки из одного слоя СКРП без специальных носителей вокруг области повреждения нерва. В экспериментах на животных и ограниченных клинических испытаниях получены убедительные результаты.
Литература по применению СКРП при повреждениях периферических нервов
- Pisciotta A., Bertoni L., Vallarola A., Bertani G., Mecugni D., Carnevale G. (2020). Neural crest derived stem cells from dental pulp and tooth-associated stem cells for peripheral nerve regeneration. Neural Regen. Res. 15 373–381. 10.4103/1673-5374.266043
- Saez D. M., Sasaki R. T., Martins D. d. O., Chacur M., Kerkis I., da Silva M. C. P. Rat facial nerve regeneration with human immature dental pulp stem cells. Cell Transplantation. 2019;28(12):1573–1584. doi: 10.1177/0963689719854446.
- Ahmed MN, Shi D, Dailey MT, Rothermund K, Drewry MD, Calabrese TC, Cui XT, Syed-Picard FN. Dental pulp cell sheets enhance facial nerve regeneration via local neurotrophic factor delivery. Tissue Eng Part A. 2020 Nov 9. doi: 10.1089/ten.TEA.2020.0265. Epub ahead of print.
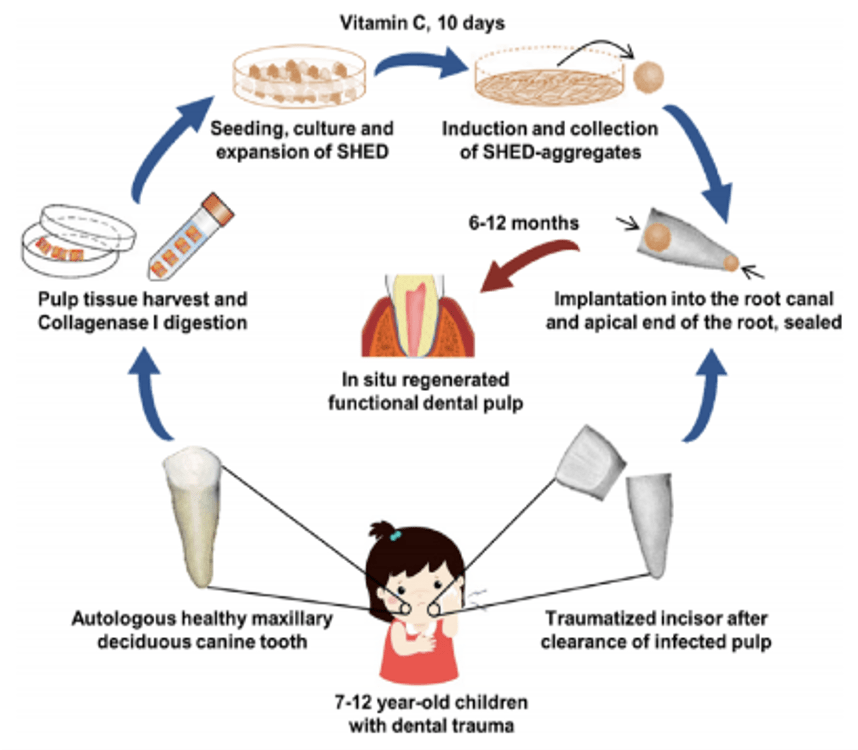
Проводятся доклинические и клинические исследования по использованию СКРП (чаще всего – пульпы зуба) для восстановления пульпы. Стандартным лечением воспалительных заболеваний пульпы является пульпэктомия с последующим пломбированием каналов неорганическими материалами. Недостатком такого подхода является уменьшение механической прочности тканей зуба и восприимчивость к повторному инфицированию. В настоящее время развиваются методы регенеративной эндодонтии, к которым относятся кэпирование пульпы, частичная резекция пульпы, реваскуляризация пульпы и т.д. Среди этих методов важное место занимает использование клеточных технологий. В доклинических исследованиях показали, что СКРП способны стимулировать нейроваскуляризацию и регенерацию пульпы. Еще одной уникальной способность является их способность при дифференцировке в остеогенном направлении давать не остеоциты, а одонтобласты – клетки, синтезирующие зубной дентин. Такой особенностью не обладают мезенхимные стромальные клетки. В описанных ниже клинических исследованиях показано, что в регенерированной с помощью СКРП пульпе присутствуют и одонтобласты.
В клинических исследованиях, проведенных в Японии и опубликованных в 2017 г. показано, что при трансплантации аллогенных стволовых клеток пульпы по разработанной авторами технологии у 3 из 5 пациентов наблюдалось полное восстановление пульпы по данным МРТ и КТ, у 4 – восстановление показателей электроодонтометрии (Nakashima et al., 2017). Еще более детальное исследование выполнено годом позже с участием 36 пациентов с некрозом пульпы. У пациентов экспериментальной группы наблюдали регенерацию пульпы с восстановлением васкуляризации и иннервации пульпы после трансплантации стволовых клеток молочных зубов (Xuan et al., 2018).
Литература по применению СКРП для регенерации пульпы
- Sui B, Chen C, Kou X, Li B, Xuan K, Shi S, Jin Y. Pulp Stem Cell-Mediated Functional Pulp Regeneration. J Dent Res. 2019 Jan;98(1):27-35. doi: 10.1177/0022034518808754. Epub 2018 Oct 29. PMID: 30372659.
- Nakashima, M., Iohara, K., Murakami, M. et al. Pulp regeneration by transplantation of dental pulp stem cells in pulpitis: a pilot clinical study. Stem Cell Res Ther 8, 61 (2017). https://doi.org/10.1186/s13287-017-0506-5
- Xuan K, Li B, Guo H, Sun W, Kou X, He X, Zhang Y, Sun J, Liu A, Liao L, et al. 2018. Deciduous autologous tooth stem cells regenerate dental pulp after implantation into injured teeth. Sci Transl Med. 10(455):eaaf3227.
В Покровском банке стволовых клеток разработаны два метода получения первичных культур стволовых клеток пульпы и периодонта – ферментативный (патент РФ № 2017 143 739 и Домбровская и др., 2020) и механический (Grimm et al., 2020). Преимуществом ферментативного метода является высокий выход клеток, в том числе и тех же клеток, которые образуют нейросферы. Нейросфера — это шарообразное скопление плюрипотентно-подобных клеток, сохранивших маркеры нервной ткани. Метод нейросфер позволяет получить более пластичные клетки и сохранить большее количество жизнеспособных клеток. Механическое измельчения с последующей очисткой CD271 положительных клеток на магнитных колонках – метод, который может использоваться «у постели пациента», то есть не требует культивирования, что является определенные преимуществом, поскольку в этом случае получаемый продукт относится к категории «минимально манипулированных продуктов».
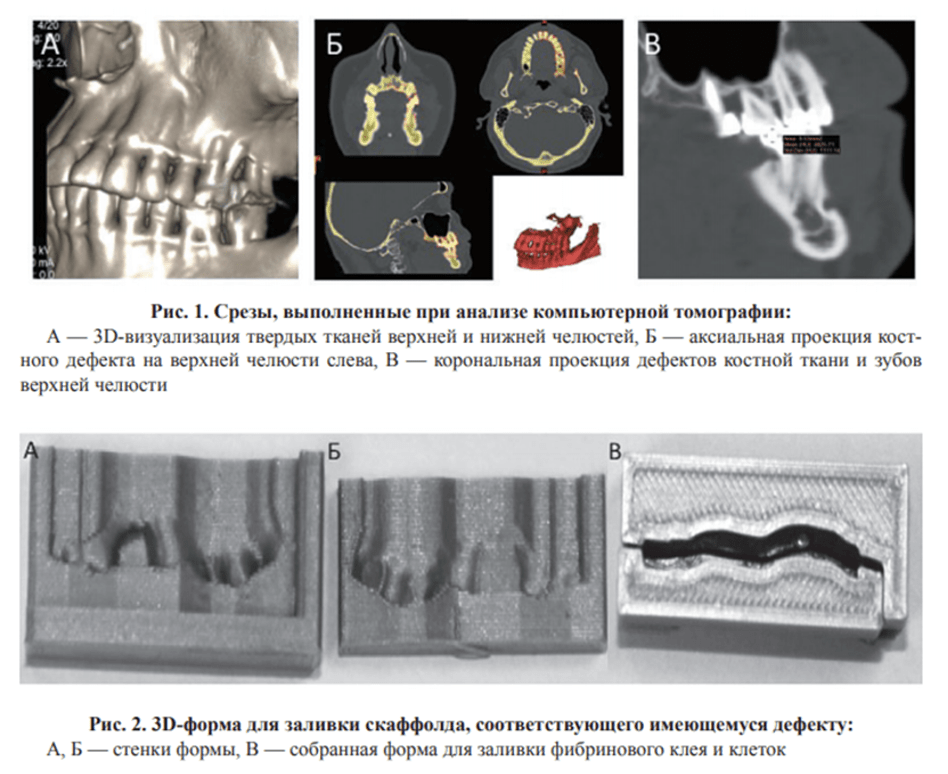
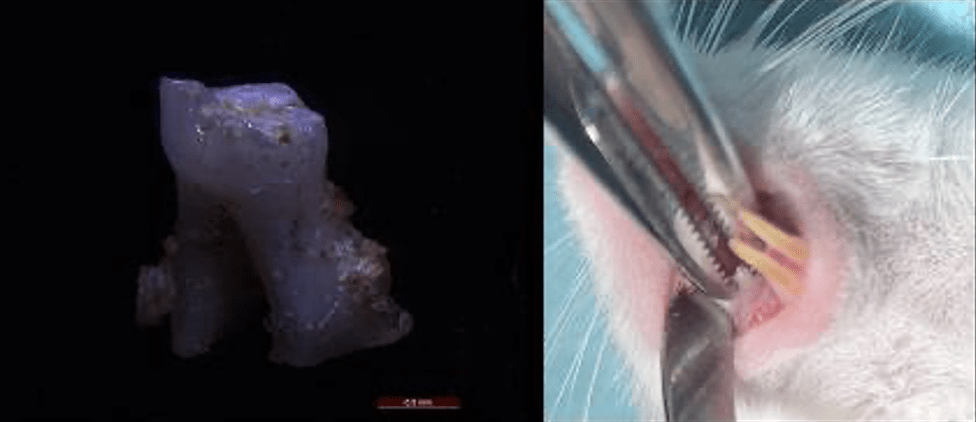
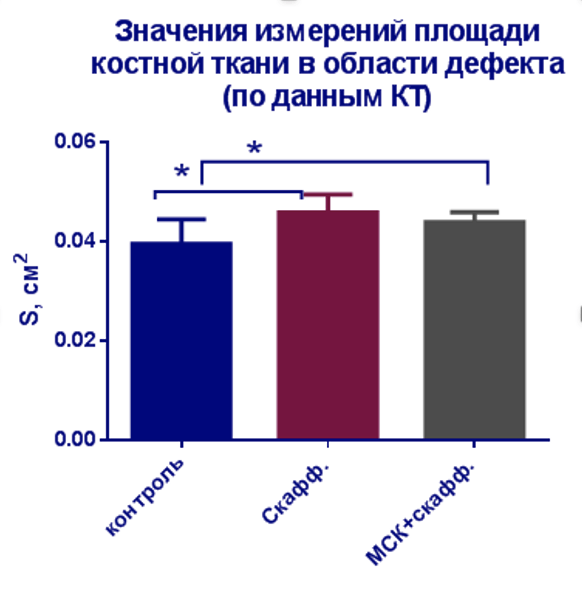
Сотрудниками ПБСК разработана технология разработана технология заливки клеточносодержащих скаффолдов на основе фибринового клея в формы, напечатанные на 3D принтере по форме имеющегося костного дефекта альвеолярной кости. (рис. 1, 2) В экспериментах на мышах проведено сравнение скорости заживления костного дефекта в отсутствие обработки, с установленным бесклеточным имплантом или имплантом, содержащим стволовые клетки пульпы зуба (рис. 3). Показано а) ускорение восстановление костного дефекта в присутствии клеточносодержащих имплантов – прирост площади костной ткани был сравнительно небольшим (15-20% vs контроль), но это была истинная костная ткань в отличие от контроля. Эти формы заполняли скаффолдом на основе фибриного клея и стволовых клеток пульпы зуба. Показано, что клетки сохраняют свои морфо-функциональные свойства в составе такого скаффолда. В экспериментах на мышах показано, что приготовленные по данной технологии импланты ускоряют восстановление костного дефекта.
Разрабатывая данную технологию, мы обнаружили, что стволовые клетки пульпы и периодонтальных связок обладают различными морфо-функциональными характеристиками. Так клетки пульпы легче дифференцируются в остеогенном направлении, но при этом являются менее активно пролиферирующими. Часть стволовых клеток пульпы содержит маркеры плюрипотентности внутриядерный Oct4 и SSEA. В кДНК клеток периодонтальных связок праймеры к домену Pou Oct4 амплифицируют кДНК, однако при окраске антителами наблюдается только цитоплазматическая окраска. Это говорит о том, что, возможно, дифференцировочный потенциал клеток периодонта несколько ниже, чем у клеток пульпы. Для стимуляции остеогенной дифференцировки им необходима активации Notch-каскада.
Публикации сотрудников ЦКТ ПБСК в области разработки клеточнозаселенных имплантов для восстановления костного дефекта альвеолярной кости.
- Grimm, W.; Didenko, N.; Dhingra, K.; Dolgalev, A.; Enukashvily, N.; Fritsch, T.; Giesenhagen, B.; Ivolgin, D.; Vukovic, M.A. Isolation of Neural Crest-derived Stem Cells for Therapeutic Use in Regenerative Periodontology. Preprints 2020, 2020050427 (doi: 10.20944/preprints202005.0427.v1)
- Домбровская Ю.А., Енукашвили Н.И., Котова А.В., Билык С.С., Коваленко А.Н., Силин А.В. Оценка возможности создания фибриновых скаффолдов, заселенных стволовыми клетками пульпы зуба, для замещения костных дефектов челюсти. Трансляционная медицина. 2020;7(1):59-69. https://doi.org/10.18705/2311-4495-2020-7-1-59-69
- Д. С. Семенова, А. С. Костина, А. М. Мустаева, П. Е. Клаузен, М. А. Добрынин, Н. В. Боярская, Ю. А. Домбровская, А. Б. Малашичева, Н. И. Енукашвили. NOTCH-зависимая активация остеогенного потенциала клеток периодонта // Трансляционная медицина. – 2020. -Т. 7, № .2 – С.21-32 doi.org/10.18705/2311-4495-2020-7-2-21-32
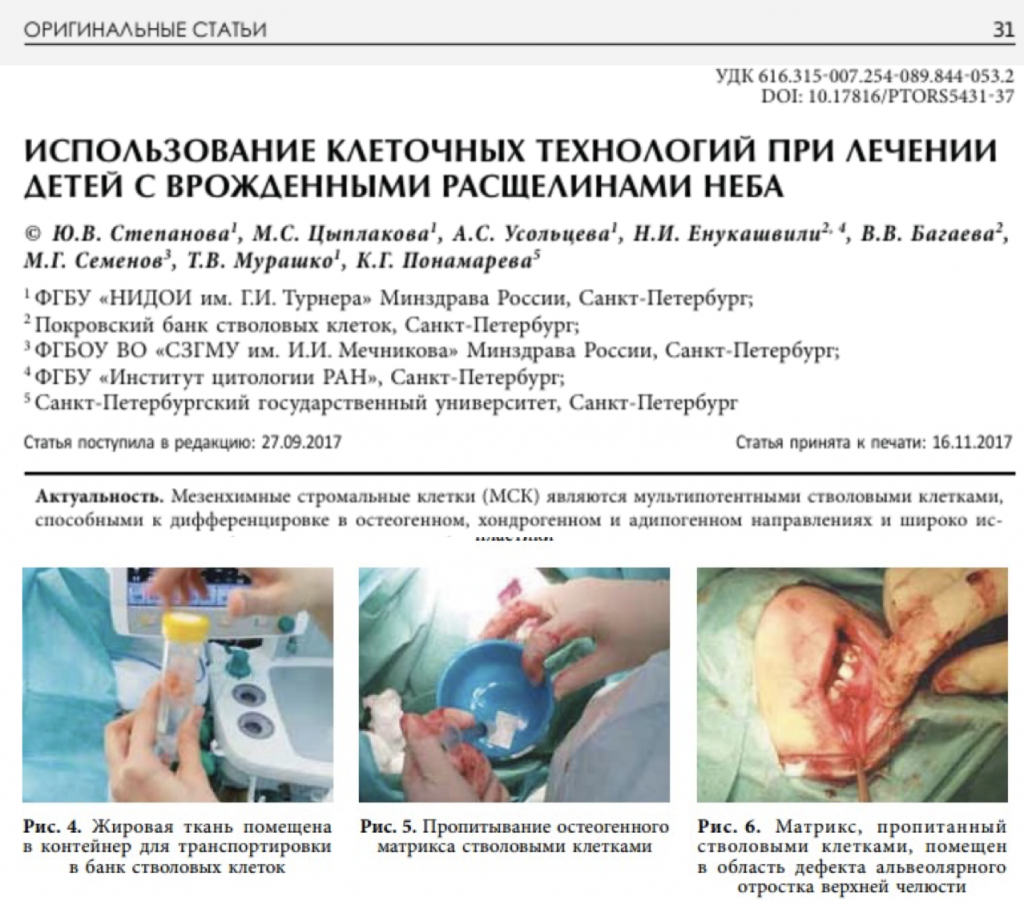
При разработке методов восстановления костных дефектов в челюстно-лицевой хирургии с помощью клеточных технологий предпочтение отдается СКРП. Однако, возможно использование и мезенхимных стромальных клеток различного происхождения. Сотрудники ПБСК совместно со специалистами из НИДОИ им. Г.И. Турнера провели пилотное исследование по оценке возможности использования мезенхимных стромальных клеток жировой ткани пациента на подложке из депротеинизированной кости (Остеоматрикс) для ускорения сращения альвеолярных отростков верхних челюстей при расщеплении неба. Мы показали ускорение сроков формирования костной ткани. На момент публикации статьи срок наблюдения составлял 6 мес. В настоящее время наблюдение за пациентами продолжается.